김영 사이넥스 대표 “만성질환 비용부담 감소·환자 치료선택권 확대”

[라포르시안] 디지털 헬스 활성화를 위해 국민건강보험법 시행규칙에서 규정한 ‘요양비’ 급여항목에 디지털 치료기기를 포함시키자는 주장이 제기돼 이목을 끌었다.
지난 13일 사이넥스(대표이사 김영)가 개최한 ‘2022년 헬스케어 최전선: New 비즈니스 모델과 이슈’ 신년 브리핑에서 김영 대표는 환자 진단·치료의 비용효과성이 높은 디지털 치료기기에 대한 요양비 급여를 통해 디지털 헬스서비스를 활성화해야한다고 주장했다.
김영 대표는 이날 발표에서 디지털 헬스서비스의 효용성을 설명하고 미국에서의 급여 사례를 소개했다. 김 대표에 따르면 디지털 헬스는 언제 어디서나 사용이 편리한 환자 편의성과 실시간 건강상태 모니터링을 통한 개인 맞춤형 치료를 통해 만성질환에 대한 사회적 비용부담을 감소시킬 수 있다.
특히 디지털 헬스의 한 종류인 디지털 치료기기는 전통적인 의료기기와 비교해 상대적으로 개발 기간이 절반 수준으로 짧고 개발비 또한 적게 소요되기 때문에 환자 진단·치료의 비용효과성이 크다.
실제로 미국 FDA가 2017년 9월 디지털 치료기기로 최초 허가한 인지행동치료(Cognitive Behavioral Therapy·CBT) 기반 약물중독치료 의료용 모바일 앱 ‘reSET’은 환자 당 6개월 사용료가 1,665달러(약 198만원)으로, 이는 의료기관 이용률이 줄어 기존 치료 대비 약 85만원의 의료비 절감효과가 있는 것으로 나타났다.
8~12세 주의력결핍과잉행동장애(ADHD) 소아환자 치료를 위한 게임 기반 디지털 치료기기 ‘EndeavorRx’는 환자 당 약 3개월 간 450달러(약 53만원), 불면증(Insomnia) 치료 디지털 치료기기 ‘Somryst’의 경우 9주간 899달러(약 106만원)의 사용료로 기존 의료비용보다 적은 것으로 조사됐다.
디지털 치료기기 비용효과성과 함께 코로나19 확산에 따른 비대면 진료의 필요성이 커지면서 글로벌 디지털 헬스시장은 2021년 약 201조원에서 2025년 약 483조원으로 2배 이상 급증할 것으로 추산된다.
김영 대표는 “디지털 치료기기가 전통적인 의료기기와 비교해 환자에게 더 큰 비용효과성이 있다는 기대감 때문에 글로벌 디지털 헬스시장이 급성장하고 있다”고 분석했다.
김 대표는 “디지털 헬스의 필수 요소는 크게 환자 질환에 따라 모니터링 항목과 데이터 전송 장치를 설정하는 ‘데이터 전송 셋업’과 디지털 헬스 제공자(의사·간호사·클리니컬 스태프)가 알람 기준 설정 또는 외래 진료 중 주기적인 데이터 검토를 하는 ‘모니터링’, 디지털 헬스 제공자가 데이터 모니터링을 기반으로 치료 개입, 즉 ‘헬스 가이드 제공’ 세 가지로 구성된다”고 설명했다.
그가 소개한 미국 공보험(CMS) 메디케어(Medicare) 만성질환 실시간 원격 모니터링 수가 적용 사례를 살펴보면, 데이터 전송 셋업 단계에서는 기기세팅·환자교육(CPT 99453) 최초 셋업으로 19.50달러(약 2만원), 또 의료기기가 사용되면 CPT 99454(모니터링 내용 확인)에 따라 30일마다 64달러(약 7만원)의 의료행위 수가가 적용된다.
헬스 가이드 제공은 CPT 99457(모니터링 기반 치료 개입)으로 최초 20분 51.50달러(약 6만원), 여기에 추가 20분의 경우 35.40달러(약 4만원)의 행위 수가를 받을 수 있다. 이 같은 만성질환 원격 모니터링 수가는 코로나19 발생 이후 생겼는데 코로나가 장기화되면서 미국 내 의료기기업체들은 해당 수가를 받기 위해 기존 의료기기에 디지털 헬스기술을 접목한 제품 재개발에 나서고 있다.
김영 대표는 “한국은 디지털 헬스시장이 발전할 수 있는 조건을 모두 갖추고 있다”며 “2019년 건강보험통계연보에 따르면 12개 만성질환 환자는 1,880만 명에 달하며, 여기에 전체 건강보험급여액의 39%에 해당하는 34.5조원의 진료비가 사용됐다. 디지털 헬스서비스 수요는 충분하다”고 말했다.
또한 “공급 측면에서도 한국은 세계 최고 수준의 정보통신기술(ICT)은 물론 병원과 의료진도 보유하고 있다”고 덧붙였다.
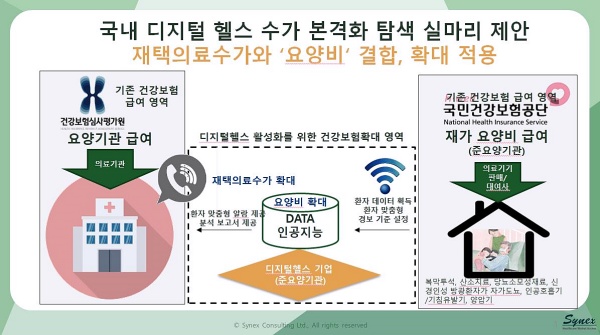
특히 “이러한 환경에도 불구하고 국내 디지털 헬스서비스가 활성화되지 못하는 이유는 건강보험 수가가 없기 때문”이라며 “그 대안으로 다양한 재택의료시범사업이나 만성질환관리사업, 한시적 비대면 진료수가 등 ‘재택의료수가’와 국민건강보험법 시행규칙에서 규정한 ‘요양비’를 결합해 디지털 치료기기 사용을 확대·적용하는 방안이 필요하다”고 제안했다.
즉, 환자가 요양기관이 아닌 가정에서 질병 예방과 재활 등 사후관리를 위해 의사 처방전을 받아 준요양기관에 해당하는 의료기기 판매·임대업소 등을 통해 장비나 소모품을 구매 혹은 대여 후 사용하면 추후 그 비용을 건보공단이 환급해주는 요양비 항목에 디지털 치료기기를 포함하자는 것이 핵심 골자다.
현재 재가요양비 급여는 ▲복막투석 ▲산소치료 ▲당뇨소모성재료 ▲신경인성 방광환자 자가도뇨 ▲인공호흡기·기침유발기 ▲양압기 등에 대해 이뤄지고 있다.
예를 들어 가정 내 환자가 사용하는 인공호흡기를 기반으로 환자 호흡 상태를 모니터링하고 IoT(사물인터넷)과 인공지능(AI) 기술로 저장·진단한 데이터를 전송해 의사가 전화 등 실시간 헬스 가이드 제공이 가능한 디지털 치료기기에 대해 요양비를 급여하자는 설명이다.
김영 사이넥스 대표는 “실시간 헬스 가이드를 제공하는 의사에게는 건강보험에서의 재택의료수가를 적용하되 디지털 치료기기의 경우 요양비를 급여함으로써 디지털 헬스의 공보험 진입이 가능하다”며 “비용효과성이 높은 디지털 헬스서비스가 활성화되면 개인 맞춤형 치료를 통해 만성질환에 대한 사회적 비용부담 감소는 물론 환자의 치료선택권 확대에도 도움이 될 것으로 기대된다”고 밝혔다.

